Паллиативное лечение при инсульте направлено на облегчение симптомов и улучшение качества жизни пациента, который не может полностью восстановиться. Это подход фокусируется на снятии боли, физическом дискомфорте и эмоциональных переживаниях, что особенно важно для пациентов с тяжелыми последствиями инсульта.
Важно, что паллиативное лечение включает поддержку не только самого больного, но и его близких, помогая им справляться с эмоциональными и практическими аспектами ухода. Такой подход помогает создать комфортные условия для жизни, даже если восстановление невозможно.
- Определение: Паллиативное лечение при инсульте направлено на облегчение страданий пациента и улучшение качества жизни.
- Цели: Снижение болевого синдрома, управление симптомами, поддержка психологического состояния больного и его близких.
- Подход: Индивидуальный план лечения с учетом состояния пациента и его желаний.
- Команда: Включает врачей, медсестер, психологов и социальных работников для комплексной поддержки.
- Когда применять: В случаях тяжелого инсульта, при неэффективности восстановительного лечения и в терминальной стадии заболевания.
Паллиативный центр после инсульта
В Москве и Подмосковье паллиативный центр для пациентов, переживших инсульт, предлагает неотъемлемую паллиативную помощь, что является важной частью паллиативной медицины. Этот подход подразумевает всестороннее лечение и уход за тяжело больными, у которых острые формы заболевания могут оставить длительные последствия.
Поддержка паллиативной помощи начинается с ранних стадий болезни, когда необходимость в медуслугах становится очевидной для пациента. В паллиативных отделениях работают опытные медицинские специалисты, готовые оказать наиболее качественную помощь взрослым с различными формами заболеваний.
Паллиативные учреждения в Москве и Московской области предоставляют услуги круглосуточно, обеспечивая больным медицинскую помощь и уход, направленные на улучшение качества жизни и снижение боли и других симптомов заболевания.
Оказание паллиативной медицины – это персонализированный подход к каждому пациенту, специалисты первоочередным образом ориентируются на индивидуальные потребности тяжелобольного. Пациенты имеют возможность проживать в специальных хосписах, оснащенных необходимым оборудованием и обладающими опытным медицинским ведомством.
Одной из главных задач паллиативных центров для лежачих пациентов после инсульта в Москве и области является наличие квалифицированного медицинского состава, который имеет необходимую подготовку и опыт. Это ключ к достижению оптимального результата в оказании паллиативной помощи.
Несомненно, для пациентов, находящихся в паллиативных учреждениях, заболевание стало серьезным испытанием; тем не менее, эффективная работа паллиативных центров помогает смягчить страдания и облегчить волнение в сложные моменты жизни.
Зачем нужна пациентам и их семьям паллиативная помощь

Ученые из США выяснили, что пациенты, перенесшие тяжелый инсульт, в более чем 57% случаев не получают паллиативную помощь вообще. Среди тех, кто прошел курс лечения и выписывается домой, только 20% пациентов общались с командами паллиативной помощи. Эта статистика говорит о том, что большая часть пациентов, члены семей тяжелых больных, лежащих в больнице после инсульта, вынуждены принимать решения по выбору методик лечения, реанимационных и реабилитационных мерах самостоятельно. Конечно, они не могут выбрать препараты или методики в критических ситуациях, но после стабилизации пациента возникает вопрос – что мы хотим получить от терапии. Для некоторых главным будет прогресс не смотря ни на что, но, как показывает практика, большинство тяжелых пациентов предпочитают уменьшение боли, повышение комфорта и увеличение времени, проводимого с близкими.
Исследования, проведенные на основе анализа свыше 1200 медицинских историй, показывают, что все участники испытания перенесли инсульт. Многие из них провели некоторое время в медицинских учреждениях до выписки или наступления летального исхода. Часть пациентов получала паллиативную помощь, при этом одним из критериев выбора была возрастная категория — чаще всего помощь получали пожилые люди. 90% опрошенных выбрали повышение качества жизни вместо стремительного выздоровления. Это решение не зависело от прогнозов на выздоровление, поскольку комфорт оказался важен как для пациентов с неблагоприятными прогнозами, так и для тех, у кого были шансы на полное восстановление.
Специалисты подчеркивают, что паллиативная помощь должна быть более распространенной, так как она дарит пациентам возможность высказать свои желания и приоритеты. Интересно, что после консультаций пациенты, выбравшие длительный и более комфортный курс лечения, демонстрировали быстрый прогресс в выздоровлении, что может быть связано с положительным настроем и эмоциональным состоянием.
Паллиативное лечение при инсульте — это подход, направленный на улучшение качества жизни пациентов с тяжелыми нарушениями, связанными с этим заболеванием. В отличие от традиционных методов, которые ставят перед собой цель исцеления или значительного улучшения состояния, паллиативная помощь ориентирована на снижение страданий и поддержку пациента в его физическом, эмоциональном и социальном аспекте. Это особенно важно в ситуациях, когда восстановление функции мозга невозможно, и основное внимание уделяется облегчению симптомов, таких как боли, одышка или неврологические нарушения.
Одним из ключевых аспектов паллиативной помощи является командный подход, который включает специалистов различных профилей — врачей, медсестер, психологов и социальных работников. Такой подход позволяет учитывать все аспекты жизни пациента и находить наиболее комфортные методы управления его состоянием. Важно также работать с семьей пациента, предоставляя им необходимую информацию и поддержку, чтобы они могли осознать и принять сложные изменения, происходящие в жизни их близкого человека.
Паллиативное лечение не должно восприниматься как отказ от помощи или лечения. Это скорее замена акцента безнадежной борьбы за восстановление на ценность человеческого существования в условиях серьезных ограничений. В условиях инсульта, который может повлечь за собой глубокие физические и когнитивные нарушения, такая помощь приобретает особую значимость, обеспечивая пациентам и их близким максимально возможный комфорт и эмоциональное спокойствие в трудные моменты жизни.
Паллиативное лечение что это значит при инсульте
Паллиативная терапия представляет собой специфический вид медицинской помощи. Клинический госпиталь «Нейровита» предлагает высококвалифицированный уход и поддерживающее лечение для пациентов с тяжелыми неврологическими и нейроонкологическими заболеваниями. Новый подход к организации ухода за больными, которым показан хоспис, включает биотерапию для терминальных пациентов, сосредоточенную на устранении причин заболевания, а также интеграцию традиционных и биотерапевтических методов.
Принципы паллиативной помощи
Паллиативная помощь оказывается тем пациентам, чье заболевание считается неизлечимым, и когда заболевание достигло стадии, на которой основным приоритетом врачей становится качество жизни, а не продолжительность.
Паллиативная помощь оказывается пациентам с неврологическими заболеваниями, в том числе:
— при серьезных нарушениях работы нервной системы в результате травм головного и спинного мозга;
— на последних стадиях нейроонкологических заболеваний;
— при необратимых последствиях нарушений мозгового кровообращения (инсульт);
— с прогрессирующими хроническими заболеваниями – болезнь Альцгеймера, Паркинсонизм, деменция и т. д. на последней стадии болезни;
— при неоперабельных пороках развития;
— при прогрессирующих наследственных и генетических заболеваниях.
Паллиативная помощь не включает в себя обследования, уточнения диагноза или новые назначения. На этом этапе также прекращаются мероприятия, направленные на борьбу с основным заболеванием, например, химиотерапия.
Кроме того, в рамках паллиативной помощи не проводятся хирургические операции, не выполняется купирование симптомов при острых состояниях и реанимационные мероприятия. Наша цель — сохранить приемлемое качество жизни с учетом основного диагноза.
Паллиативные пансионаты для пациентов с неврологическими расстройствами
Зачастую паллиативная помощь воспринимается как услуга для пациентов с онкологическими заболеваниями. Это не так. В особой поддержке нуждаются люди, страдающие такими заболеваниями как болезнь Альцгеймера, болезнь Паркинсона, а также утратившие часть необходимых способностей из-за травм или в результате осложнений каких-либо заболеваний.
Помощь таким пациентам — это особая категория паллиативного ухода, поскольку мы сталкиваемся не только с физическими заболеваниями, но и с нарушениями когнитивных функций, потерей памяти, которые возникают из-за серьезных нарушений в работе нервной системы.
Специализированные хосписы предоставляют услуги пациентам с неврологическими отклонениями и их близким, включая проживание в стационаре и необходимый уход. В таких учреждениях особое внимание уделяется:
— ежедневным гигиеническим процедурам;
— регулярному приему медикаментов;
— созданию комфортных условий жизни;
— профилактическим мерам против пролежней;
— обустройству комнат с необходимыми предметами;
— установлению эмоционального контакта с пациентами;
— помощи в питании;
— организации досуга.
Все эти услуги предоставляют опытные врачи, медсестры и психологи с соответствующей квалификацией. Вы всегда можете навестить своего родственника и убедиться в том, что он получает необходимый уход и профессиональную помощь.
Мы предлагаем подбор специализированной терапии терминальным неврологическим пациентам по жизненным показаниям при нежелании больного находиться в хосписе и отказе в лечении в государственных больницах.
Суть нашей программы поддержки паллиативных пациентов с неврологическими заболеваниями заключается в восстановлении нейронов пациента с применением нейропротекторного препарата на основе немодифицированных стволовых клеток.
Мы выявили, что при нейродегенеративных заболеваниях происходит воспаление нервных тканей в очагах, обусловленное чрезмерным иммунным ответом. Чем более тяжелой является дегенерация тканей, тем агрессивнее становится иммунный ответ, что приводит к ускорению прогрессирования заболеваний. Так формируется замкнутый круг, и пациент остается один на один с проблемой, которую не может решить его организм, устанавливая так называемую «смертельную иммунную петлю».
В ответ на это мы разработали технологию создания препарата, который способен блокировать эту «иммунную петлю», улучшая общее состояние пациента за счет подавления аутоиммунных реакций и восстановлении функции клеток кроветворения. Процесс включает в себя сбор биоматериала у пациента и создание препарата для индивидуальной терапии с использованием двухцепочечной ДНК здорового донора, после чего осуществляется иммуно-корректирующая терапия для подавления аутоиммунных реакций в воспалительном очаге и активации процессов регенерации нервной ткани.
В результате мы замедляем прогрессию заболевания и помогаем пациенту сохранять жизненные функции нервной системы, поддерживая естественные механизмы нейрогенеза.
Применяемая терапия требует краткосрочного пребывания в стационаре и позволяет заменить традиционные протоколы поддержки в хосписе, предлагая альтернативное решение даже в самых трудных случаях.
Паллиативная помощь

В Hadassah мы предоставляем паллиативную помощь, ориентированную на максимальное удовлетворение потребностей пациентов. Наша команда осуществляет комплексный подход в борьбе с симптомами неизлечимых заболеваний. Мы окажем помощь в ослаблении боли и других неприятных проявлений, предоставим высококачественный сестринский уход и предоставим социальную, психологическую и духовную поддержку пациентам.
Если у вас или у вашего близкого диагностировано неизлечимое, прогрессирующее заболевание, то ему стоит обратиться за паллиативной помощью к специалистам. Мы понимаем, что вы оказались в новой для вас обстановке и переживаете сложный период жизни. Наш заботливый и чуткий персонал поможет сохранить максимально возможное качество жизни в условиях исцеляющей среды. Мы обеспечиваем пациентам максимальный комфорт и теплую атмосферу.
Паллиативная поддержка нужна не только тем, кто страдает от тяжелых онкологических заболеваний. Люди, болеющие рассеянным склерозом, боковым амиотрофическим склерозом (БАС) или различными генетическими заболеваниями, также требуют особого обыкновения. Иногда такая помощь необходима после тяжелых инсультов или травм.
В последние годы международная практика предлагает не ограничиваться паллиативной помощью только тем, кто имеет неблагоприятный прогноз, а учитывать индивидуальные потребности как самого пациента, так и его близких.
В нашем отделении паллиативной помощи Hadassah Moscow мы сосредоточены не на лечении болезни, а на облегчении страданий, связанных с неизлечимым состоянием: такие как боль, тошнота, отеки, одышка, тревога и депрессия, предоставляя грамотный сестринский уход.
Наблюдение и лечение пациентов отделения паллиативной помощи не исключает получения ими специализированной консультативной амбулаторной и стационарной помощи в других отделениях клиники Hadassah, а В других поликлиниках, диспансерах и клинических больницах.
Что входит в услуги профильных учреждений
Паллиативная помощь после инсульта включает в себя: Полное социальное обслуживание.
В это входит специальное диетическое питание с индивидуальной настройкой рациона, помощь в личной гигиене и профилактика пролежней, а также сопровождение передвижений по территории для пациентов, которые могут передвигаться, и круглосуточный надзор.
Медицинский уход.
В него входит контроль за своевременным приемом назначенных специалистами медикаментов, проведение процедур (уколов, перевязок), измерение основных жизненных показателей (давления, температуры, уровня сахара в крови) несколько раз в день.
Реабилитационные мероприятия.
Основная цель этих занятий — сохранить оставшиеся функции организма (коммуникативные, двигательную способность) и максимально их восстановить. В зависимости от состояния пациента занятия могут включать массаж, гимнастику для пальцев, физиотерапевтические процедуры и другие методы.
Какие этапы входят в реабилитацию после инсульта?

Процесс реабилитации обычно делится на три этапа:
- Ранний этап реабилитации — начинается с момента повреждения мозга и может длиться до шести месяцев;
- Поздний этап реабилитации — может продолжаться от шести до двенадцати месяцев;
- Резидуальный — завершающий процесс восстановления, может длиться более года.
Каждый из этапов направлен на восстановление вегетативных и прочих функций организма (движений, когнитивных навыков и речи).
Почему реабилитационный центр – это отличный вариант для родственников, которые перенесли инсульт?
В пользу нашего центра как лучшего выбора для реабилитации после инсульта в Екатеринбурге можно выделить следующие аргументы:
- рациональное время пребывания;
- постоянный контроль со стороны врачей;
- сокращение времени для проведения восстановительных процедур.

Центры, в которых проводится реабилитация больных, перенесших инсульт, делают всё, чтобы восстановить все функции организма пациентов по максимуму. Прогноз зависит от области мозга, которая затронула патологические процессы, от её обширности, а также от точечного регулярного выполнения мероприятий, целью которых является восстановление функций мозга и от полученного лечения. Чем раньше будет начат процесс реабилитации, тем эффективнее она пройдёт, и тем лучше будет результат.
По каким принципам проводится постинсультная реабилитация?

Реабилитация после инсульта, которую можно пройти в нашем центре в Екатеринбурге, включает широкий спектр мероприятий, каждое из которых нацелено на восстановление утраченных функций. Начать реабилитацию следует как можно раньше — желательно в первые дни после инсульта. В идеале реабилитационные мероприятия должны начинаться в период пребывания пациента в неврологическом отделении, а затем продолжаться в реабилитационном центре.
Все действия в рамках реабилитации требуют строгого выполнения программы, регулярности занятий и последовательности от простого к сложному.
Также необходимо, чтобы пациент и его близкие активно участвовали в процессе реабилитации.
К основным правилам, по которым проводится реабилитация после инсульта в Екатеринбурге и других регионах можно отнести следующее:
- как можно более ранний старт — чем быстрее, тем лучше;
- строгое следование программе;
- постепенное увеличение нагрузки.
О преимуществах реабилитации после инсульта в специальном центре

После инсульта пациент нуждается в постоянном уходе. Однако не все медицинские учреждения способны обеспечить такой уход в полном объеме. Реабилитация требует значительных усилий и времени, и не всегда возможно организовать её на дому, особенно если пациент не может передвигаться.
Чтобы не упустить возможностей для восстановления, которые лучше всего подходя в первые дни после инсульта, и облегчить задачу как для пациента, так и для его близких, стоит обратиться в реабилитационный центр. Здесь пациент сможет получить весь необходимый объем помощи под чутким контролем высококвалифицированных специалистов.
Как проходит послеинсультная реабилитация?
Каждому пациенту разрабатывается индивидуальная программа реабилитации, учитывающая особенности его заболевания, общее состояние здоровья и другие факторы.
Основные методы, используемые при реабилитации человека после инсульта
К основным методам, применяемым в процессе реабилитации после инсульта, относятся:
- лекарственная терапия (по показаниям);
- кинезотерапия;
- массаж;
- лечебная физкультура;
- физиотерапия;
- бальнеотерапия;
- восстановление речи;
- психологическая поддержка.
Кинезотерапия, как один из методов послеинсультной реабилитации

Кинезотерапия включает в себя активные и пассивные движения, целью которых является максимальное восстановление движений конечностей, пострадавших в результате инсульта, а также развитие координации, силы и навыков самообслуживания.
После того, как состояние, в котором находится больной, стабилизируется до необходимого уровня, в программу реабилитации включают также лечебную физкультуру. На начальном этапе она заключается в пассивной гимнастике, при которой движение конечностями осуществляет не сам пациент, а реабилитолог. В последствии же — сам пациент, инструктируемый близким человеком.
Все упражнения строго регламентированы по времени и сменяются периодами отдыха. При этом контролируются сердечный ритм и артериальное давление пациента. Со временем нагрузки увеличиваются, и пациент начинает выполнять отдельные упражнения самостоятельно. Процесс реабилитации Включает тренировки на специальных тренажерах, активирующих определенные группы мышц.
Электростимуляция нервно-мышечного аппарата конечностей в процессе реабилитации

Кроме того, применяется электростимуляция мышц конечностей, что помогает восстановить их двигательную активность. Среди возможных осложнений, возникающих после инсульта, можно отметить спастические состояния мышц, а также риск контрактур. Для профилактики этих проблем конечности фиксируются с помощью специальных лонгет, и массаж применяется для стимула мышц, а также тепловые процедуры обертывания.
Какие методы реабилитации используются при развитии патологических изменений в суставах конечностей?
Процесс реабилитации зачастую оказывается очень сложным и долгим. Не всегда есть возможность организовать его на дому, особенно если речь идет о неподвижных пациентах. При наличии патологий в суставах могут использоваться магнитотерапия, гидротерапия, лазерная терапия, электротерапия и иглоукалывание. Возможно, понадобится фиксация для суставов и применение анаболических стероидов.
Обычно процесс восстановления бытовых навыков происходит постепенно. Всё начинается с самообслуживания (приём еды, личная гигиена, самостоятельное одевание). После этого врачи рекомендуют привлекать пострадавшего к несложной работе по дому, при этом нагрузку повышать медленно. Если больной ещё молодой, аналогичным образом его нужно будет возвращать в трудовую среду.

Логопеды и нейропсихологи – это профессионалы, способные оказать поддержку в восстановлении речевых навыков. Нейропсихолог также способен помочь людям восстановить навыки чтения, письма и счета.
Когнитивные нарушения у паллиативных пациентов после перенесенного инсульта
Как распознать проблему и какую помощь можно оказать?
Как выявить и чем можно помочь
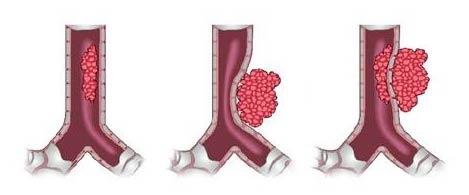
Тяжелые острые нарушения мозгового кровообращения не только сопровождаются выраженным неврологическим дефицитом, но и зачастую приводят к снижению когнитивных функций. Уровень такого снижения зависит от зоны поражения мозга, компенсаторных возможностей организма, а также множества других факторов, таких как возраст, пол, наличие депрессии и т. д. В этой статье мы более подробно рассмотрим данные нарушения, научимся их диагностировать и, по мере возможности, осуществлять коррекцию.
Наиболее часто при тяжелом остром нарушении мозгового кровообращения наблюдается сосудистое когнитивное расстройство (СКР). Это понятие охватывает как сосудистую деменцию, так и менее выраженные нарушения когнитивных функций, имеющие сосудистую природу. Основной механизм СКР при остром нарушении мозгового кровообращения заключается в наличии крупноочагового поражения мозга.
Горячая линия помощи неизлечимо больным людям
· вы не знаете, как поддержать вашего тяжело больного родственника,
· вы хотите разобраться в вопросах ухода за вашим близким на дому,
· вы ощущаете растерянность и нуждаетесь в поддержке психолога.
Портал «Про паллиатив» является крупнейшим информационным ресурсом в стране, посвященным помощи неизлечимо больным и их семьям. Мы помогаем родственникам тяжело больных людей понять, как ухаживать за ними на дому, какие меры можно предпринять для получения поддержки от государства и как справиться с горем расставания, а медицинским работникам – расширять свои знания о паллиативной помощи.
Опыт других людей
Алексей, 45 лет, инженер: «Когда у моей бабушки случился инсульт, мы были в шоке. В больнице нам объяснили, что она уже не сможет вернуться к обычной жизни. Врачи предложили паллиативное лечение, которое включало лекарства для облегчения боли и поддержку ее состояния. Мы понимали, что это не спасение, а возможность дать ей достойные последние дни, окружить любовью и вниманием.»
Наталья, 32 года, медсестра: «В своей работе я сталкивалась с пациентами, перенесшими инсульт, которым предлагали паллиативное лечение. Часто это было непростое решение для родственников, но я всегда объясняла, что оно направлено на комфорт и уменьшение страданий. Паллиативная помощь включает в себя контроль за симптомами и эмоциональную поддержку семей, что очень важно в такой трудный период.»
Сергей, 50 лет, преподаватель: «Когда мой отец перенес инсульт, мы столкнулись с тяжелым выбором о дальнейшей тактике лечения. Врачи сказали, что его состояние крайне серьезное, и нам предложили паллиативные меры. Мы решили поддерживать его в полусне, обеспечивая комфорт и тепло. Это было нелегко, но мы поняли, что главное — это его спокойствие и забота о нем в последние дни.»
Вопросы по теме
Как паллиативное лечение помогает пациентам после инсульта?
Паллиативное лечение после инсульта сосредоточено на улучшении качества жизни пациента. Оно включает в себя управление симптомами, такими как боль, затрудненное дыхание и психоэмоциональные проблемы. С помощью междисциплинарной команды врачей, медсестёр и психологов пациенты получают необходимую поддержку, что помогает им сохранить достоинство и комфорт в сложный период. Это лечение не направлено на исцеление, но поддерживает эмоциональное и физическое состояние пациента, позволяя ему и его близким лучше справляться с последствиями инфаркта.
Каковы основные отличия между паллиативным и реабилитационным лечением после инсульта?
Паллиативное лечение фокусируется на облегчении симптомов и поддержании качества жизни пациента, тогда как реабилитационное лечение нацелено на восстановление утраченных функций и максимальное восстановление после инсульта. Паллиативное лечение можно применять в любом этапе болезни, включая терминальную стадию, тогда как реабилитация чаще применяется в процессе восстановления. Оба подхода важны, и их можно сочетать для достижения наилучшего результата в уходе за пациентом.
Какие методы поддержки могут быть использованы в паллиативном лечении для пациентов с инсультом?
В паллиативном лечении могут использоваться различные методы поддержки, включая медикаментозное управление (обезболивание, снижение тревожности), психологическую поддержку для пациента и его близких, а также консультации по вопросам уходу. Подходы, такие как аромотерапия, музыка и арт-терапия, могут быть использованы для улучшения эмоционального состояния. Кроме того, важным аспектом является создание комфортной среды для пациента, где он может быть окружён заботой и вниманием своих близких.