Проксимальная очаговая эритематозная дуоденопатия – это патологическое состояние, характеризующееся воспалением слизистой оболочки 12-перстной кишки, затрагивающее ее проксимальные участки. Основные симптомы могут включать боль в животе, диспептические расстройства и, в некоторых случаях, кровь в стуле. Причинами данного заболевания могут быть инфекционные агенты, хронические заболевания или злоупотребление определенными пищевыми продуктами.
Диагностика включает эндоскопическое исследование и биопсию для уточнения характера изменений слизистой. Лечение в основном направлено на устранение причин, а также может включать использование противовоспалительных и антисекреторных средств. При правильной терапии прогноз, как правило, благоприятный, однако важно учитывать возможные осложнения.
- Определение: Проксимальная очаговая эритематозная дуоденопатия — это заболевание, характеризующееся воспалительными изменениями в дуоденоме, проявляющееся краснотой и отеком слизистой оболочки.
- Этиология: Основные причины включают инфекционные агенты, такие как Helicobacter pylori, а также аутоиммунные расстройства и аллергию на пищевые продукты.
- Симптомы: Часто проявляется болями в животе, диспепсией, тошнотой и возможной потерей аппетита.
- Диагностика: Диагноз устанавливается на основе эндоскопического исследования, биопсии и гистологического анализа тканей.
- Лечение: Включает устранение провоцирующих факторов, применение антисекреторных средств и антибиотиков при наличии инфекции.
- Прогноз: При ранней диагностике и адекватном лечении заболевание имеет благоприятный прогноз.
Дуоденит
Дуоденит — это воспалительный процесс, который затрагивает слизистую двенадцатиперстной кишки. Воспаление в верхней части данного органа может вызывать симптомы, которые пациенты ошибочно воспринимают как проявления язвенной болезни желудка. В то время как воспаление в нижних отделах кишки может иметь схожие признаки с острым панкреатитом или холециститом.
Данная патология приносит мучительные приступы тошноты и рвоты, жжение в груди, отрыжку, а также сильные боли в области желудка. Острая форма заболевания может длиться несколько дней. Всем пациентам, как детям, так и взрослым, назначается щадящая диета и медикаментозное лечение. Частые рецидивы могут привести к переходу дуоденита в хроническую форму, которая в свою очередь может затронуть пилорическую область желудка. При отсутствии должного лечения могут произойти серьезные осложнения: перфорация кишечника, острый панкреатит и кишечные кровотечения.
Дуоденит может развиваться в острой или хронической форме. В случае острого течения назначаемая медикаментозная терапия направлена на облегчение симптомов и предотвращение структурных изменений в слизистой двенадцатиперстной кишки. Хронический дуоденит, в отличие от острого, характеризуется частыми рецидивами и изменениями строения кишечного эпителия.
Болезнь остается самой распространенной патологией двенадцатиперстной кишки. До 95% клинически диагностированных случаев острого дуоденита завершились переходом патологии в хроническую стадию. Мужчины страдают от воспаления слизистых ДПК в два раза чаще женщин.
Причины развития
Воспалительный процесс в двенадцатиперстной кишке возникает в результате повреждения эпителиальных клеток, вызванного гиперацидным желудочным соком. Этот сок с повышенной кислотностью раздражает слизистые оболочки кишечника. В случаях, когда не наблюдается ярко выраженной симптоматики, болезнь может протекать незаметно и быстро перейти в хронический этап. В стенках кишки также могут развиваться дегенеративные изменения, что может привести к образованию очагов атрофического дуоденита.
Вторичный дуоденит возникает на фоне функциональных нарушений в системе пищеварения, провоцируемых другими основными заболеваниями. Хронические состояния печени, желчного пузыря и поджелудочной железы могут вызвать изменения в ферментном балансе, что, в свою очередь, ослабляет защитные механизмы эпителия двенадцатиперстной кишки и ведет к воспалению.
Как эксперт в области гастроэнтерологии, я хотел бы поделиться своим мнением о проксимальной очаговой эритематозной дуоденопатии. Это заболевание характеризуется эритематозными изменениями в слизистой оболочке двенадцатиперстной кишки, что может указывать на воспалительные процессы или другие патологии. Важно отметить, что такая форма дуоденопатии может быть связана с различными факторами, включая инфекции, аутоиммунные расстройства и даже аллергические реакции на определенные продукты или медикаменты.
Клинические проявления проксимальной очаговой эритематозной дуоденопатии могут варьироваться. У пациентов могут наблюдаться боли в верхней части живота, диспептические симптомы и нарушение пищеварения. Однако, в некоторых случаях болезнь может протекать бессимптомно, что затрудняет ее диагностику. Поэтому важно проводить тщательное обследование с использованием эндоскопии и биопсии для точной установки диагноза и исключения более серьезных заболеваний, таких как рак или язвенная болезнь.
Лечение данной патологии требует индивидуального подхода. В зависимости от причины заболевания, терапия может включать антибиотики для устранения инфекционного агента, противовоспалительные препараты и изменение диеты. Необходима также работа с пациентом по устранению провоцирующих факторов, таких как стресс или неправильное питание. Кроме того, я считаю важным проводить регулярный мониторинг состояния пациента, чтобы предотвратить возможные осложнения и улучшить качество его жизни.
О заболевании
Дуоденит может быть и первичным, и вторичным, развиваясь в ответ на сопутствующие заболевания пищеварительной системы. У взрослых острый дуоденит часто является признаком острого кишечного заболевания. В то же время хроническая форма может быть связана с инфекцией, вызванной хеликобактер пилори, и зачастую проявляется в виде гастродуоденита.
Симптомы заболевания включают болевые ощущения и диспепсические расстройства. Для диагностики требуется использование лабораторных и инструментальных методов. Для визуальной оценки состояния слизистой оболочки применяется эндоскопическое исследование, которое может быть дополнено биопсией.
Лечение дуоденита проводится консервативными методами. В случае развития осложнений показано хирургическое вмешательство.
Виды дуоденита
Существуют два основных типа дуоденита в зависимости от характера течения:
- острый — характеризуется активным воспалением слизистой, часто затрагивающим другие части пищеварительного тракта;
- хронический — воспаление протекает волнообразно, совмещая периоды обострения и ремиссии.
Кроме того, острый процесс может быть разделен на три морфологические формы:
- катаральная — поверхностное воспаление;
- эрозивно-язвенная — воспаление с образованием эпителиальных дефектов;
- флегмонозная — воспаление, переходящее в гнойную форму, которая разрушает стенки органа.
Хроническое воспаление двенадцатиперстной кишки разделяется на следующие виды в зависимости от локализации:
- диффузный процесс — охватывающий всю слизистую;
- проксимальное воспаление — затрагивающее луковичную часть кишки (самая распространенная форма);
- дистальное воспаление — касающееся участков за луковицей;
- папиллит — воспаление сосочков кишки.
Отдельно выделяются хронические дуодениты с метаплазией эпителия, когда кишечный тип заменяется на желудочный:
- пептический;
- хеликобактерный;
- язвенное поражение.
На основании эндоскопических признаков различают такие типы заболевания:
- эритематозный — с заметным покраснением слизистой;
- геморрагический — с участками кровоизлияний на слизистой;
- атрофический — с истончением слизистой, через которую видны сосуды подслизистого слоя;
- эрозивный — с поверхностными дефектами эпителия, размеры которых не превышают 8 мм;
- узелковый — с очаговым увеличением фолликулов диаметром до 2-3 мм.
Диагностика дуоденита
Заподозрить дуоденит можно на этапе физикального осмотра: болезненность в проекции двенадцатиперстной кишки, урчание и вздутие живота. Во внимание принимают анамнестические данные и жалобы пациента.
Из-за разнообразия клинических проявлений и сочетания дуоденита с другими заболеваниями, надежная диагностика возможно лишь с использованием инструментальных методов. Наиболее важным этапом для установления диагноза является фиброгастроскопия. Она дает возможность выявить даже мельчайшие недостатки слизистой, определить их границы и глубину, а Выявить сопутствующие заболеваний. В ходе гастроскопического исследования также проводится биопсия для исключения злокачественной трансформации эпителия.
Для выяснения причин дуоденита полезны ультразвуковое исследование брюшной полости, рентгенография желудка и двенадцатиперстной кишки, а также дуоденальное зондирование (анализ содержимого). Среди лабораторных исследований немаловажны анализ крови на биохимию, копрограмма, измерение кислотности желудочного сока и тесты на хеликобактер (анализ кала, крови, биопсата и дыхательный тест).
Методы лечения дуоденита
Лечение разрабатывается с учетом формы и сопутствующего фона заболевания. Основная цель терапии заключается в снижении кислотности в желудке, восстановлении процессов пищеварения и регулярной работы кишечника, устранении воспалительных процессов, а также предотвращении хронизации состояния и возможных осложнений.
Всем пациентам показано сбалансированное, щадящие питание, лечебно-охранительный режим и медикаментозное лечение, хирургическое вмешательство — по показаниям.
Консервативная терапия
Курс лечения обычно осуществляется амбулаторно, однако госпитализация требуется для пациентов с тяжелым состоянием или подозрением на желудочно-кишечное кровотечение.
В процессе лечения дуоденита применяются различные лекарственные препараты:
- ферменты — для восстановления пищеварительных функций и флоры кишечника;
- спазмолитики и анальгетики — для уменьшения боли;
- ингибиторы протонной помпы — для снижения секреции соляной кислоты;
- антациды — для защиты слизистой от повреждения;
- прокинетики — для нормализации моторных функций кишечника;
- желчегонные препараты — для активизации желчеотделения;
- витамины — для ускорения регенерации эпителия и повышения местной защиты.
Если воспаление вызвано инфекцией, назначаются антибиотики, подобранные с учетом возбудителя, а также детоксикационная терапия (внутривенные препараты и обильное питье).
Для лечения дуоденита полезно проводить промывание кишечника; специальный зонд вводится в двенадцатиперстную кишку для орошения минеральной водой. Эта процедура помогает улучшить перистальтику кишечника и предотвращает интоксикацию, вызванную продлением продуктов брожения.
Для облегчения болей в животе рекомендуется теплолечение (использование грелок, диатермии, парафиновых аппликаций) и лекарственный электрофорез. При наличии неврогенных расстройств могут быть полезны водные процедуры.
Диета
Важной составляющей комплексного лечения дуоденита является диета. Грамотный рацион нормализует работу желудочно-кишечного тракта, повышает защитные свойства слизистой 12-перстной кишки. В острой фазе первые 1–2 дня рекомендован голод.
- овсяные и рисовые каши,
- молочные и кисломолочные продукты,
- обработанные нежирные рыбы и мясные продукты,
- птица,
- пшеничный хлеб,
- овощи: картофель, морковь, свекла,
- овощной бульон,
- кисели и компоты.
Рацион необходимо организовать дробно, т.е. небольшими порциями 5-6 раз в день с исключением продуктов, способствующих выработке желчи и соляной кислоты: острого, соленого, жирного, копченого, кофе, алкоголя и приправ. Противопоказаны бобовые, грибы, орехи, кожура фруктов, жилистое мясо, а также слишком горячая и холодная пища. Рекомендуется готовить продукты с использованием методов тушения, запекания или на пару.
Хирургическое лечение
Хирургическое вмешательство может потребоваться при возникновении непроходимости двенадцатиперстной кишки, если консервативные методы не приносят результатов. Чаще всего проводится дуоденоктомия — удаление двенадцатиперстной кишки с последующим восстановлением проходимости пищеварительного тракта. Иногда может понадобиться и одновременное иссечение желудка.
Виды дуоденита
В зависимости от характеристик протекания болезни, дуоденит может быть острым или хроническим.
Виды острого дуоденита:
- катаральный — воспаление слизистой оболочки двенадцатиперстной кишки;
- эрозивно-язвенный — форма, проявляющаяся поверхностными дефектами и язвами;
- флегмонозный (флегмона двенадцатиперстной кишки) — гнойное воспаление стенок кишки.
Не существует единой классификации хронического дуоденита, но принятая практика выделяет первичные и вторичные формы заболевания в зависимости от их возникновения.
Первичный хронический дуоденит чаще всего является следствием ранее перенесённого острого дуоденита. Вторичный хронический дуоденит развивается на фоне воспалительных заболеваний желудка (гастрита или язвенной болезни), а также заболеваний желчного пузыря, желчевыводящих путей, поджелудочной железы, тонкой и толстой кишки.
По характеру распространения дуоденит может быть тотальным (воспалена вся слизистая двенадцатиперстной кишки) или ограниченным.
В зависимости от степени нарушения структуры двенадцатиперстной кишки выделяют три стадии заболевания:
- 1-я степень (легкий дуоденит) — структура слизистой оболочки в целом остается неповрежденной;
- 2-я степень (умеренный дуоденит) — слизистая оболочка имеет заметные повреждения;
- 3-я степень (тяжёлый дуоденит) — присутствуют эрозии на слизистой оболочке кишечника.
Существует ещё одна классификация дуоденита, которая основывается на результатах эндоскопического обследования.
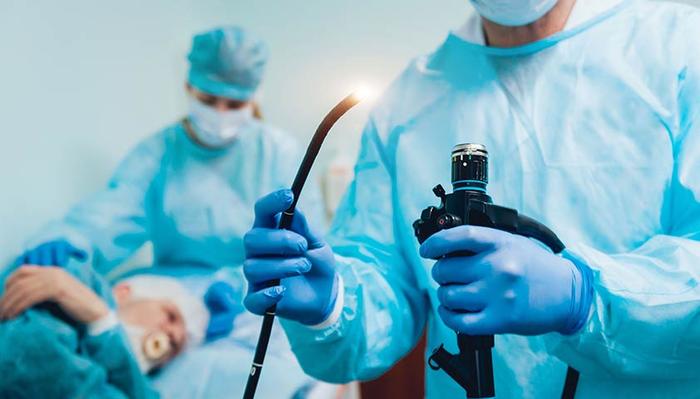
Эндоскопия — исследование внутренних органов с помощью специального прибора эндоскопа, оснащённого камерой и источником света
Классификация дуоденита с учетом эндоскопического исследования:
- эритематозный — слизистая оболочка двенадцатиперстной кишки проявляет гиперемию;
- геморрагический — на слизистой можно увидеть кровоподтеки;
- атрофический — происходит истончение слизистой, клетки-вырабатывающие секрет повреждены, что нарушает выделение пищеварительного сока;
- эрозивный — эрозии размером от 0,3 до 0,8 см появляются на слизистой;
- узелковый — заметны узелки размером от 0,2 до 0,3 см на поверхности слизистой.
Симптомы дуоденита
Характерные проявления острого дуоденита включают боли в верхней части живота, тошноту, рвоту, общую слабость и повышение температуры тела.
Симптоматика хронического дуоденита варьируется в зависимости от его клинической формы. На практике наиболее часто встречается язвенноподобный дуоденит, при котором больной ощущает зубную боль в районе верхней части живота, особенно в вечернее время или непосредственно перед сном. Болевые ощущения уменьшаются после еды или приема лекарств, которые снижают кислотность желудка (например, антацидов) и уменьшают его продукцию (антисекреторные препараты).
При гастритоподобном дуодените у человека появляется боль в верхней части живота, тяжесть после еды, кислая отрыжка, запоры.
Холециститоподобные и панкреатитоподобные формы дуоденита сопровождаются болями в левом или правом подреберье, которые иногда могут быть опоясывающими после употребления жирной пищи. Дополнительные симптомы могут включать горечь во рту, тошноту, рвоту с желчью, запоры и диарею, метеоризм.
Нервно-вегетативная форма дуоденита проявляется слабостью, повышенной потливостью, одышкой, тремором после еды и наличием жидкого стула.
Лечение дуоденита

Прежде всего, необходимо скорректировать свой рацион. Обычно назначается специальная диета (стол №1 на остром этапе и №5 на хроническом).
В острую фазу разрешается пить некрепкий чай, какао, употреблять творог нежирных сортов, яйца, овсяную и манную кашу, а также супы-пюре. Исключаются: грибы, острый перец, сладости, кофе, жирные сорта мяса и рыбы, сдобная выпечка. В период обострения хронического дуоденита можно употреблять овощные супы, хлеб, нежирные виды мяса (например, говядину и курицу), некислые фрукты. Запрещены те же продукты, что и на остром этапе.
Во время ремиссии допускается употребление любых продуктов, но в разумных пределах. Основное внимание следует уделять сбалансированному и полезному питанию, избегая переедания.
Медицинские препараты назначаются в зависимости от причины заболевания.
Внимание! Назначать все медикаменты должен исключительно врач на основании периода болезни, обследования и проведенных анализов. Самостоятельное лечение недопустимо. Информация о медицинских препаратах предоставлена только для ознакомления.
Осложнения заболевания
Поскольку это заболевание нередко не имеет ярко выраженной симптоматики, многие люди игнорируют его проявления. Принимая обезболивающие, они не спешат обращаться за медицинской помощью. Однако устранение симптомов не заменяет полноценного лечения, и его отсутствие может привести к следующим последствиям:
- образование язвы двенадцатиперстной кишки с прободением;
- кишечные кровотечения;
- острый панкреатит;
- желтуха, связанная с нарушением выделения желчи;
- дистрофия двенадцатиперстной кишки.
Что способствует развитию дуоденита?
Какое заболевание может способствовать возникновению дуоденита? Лямблиоз, аскаридоз, хронические инфекции в ротовой полости, глотке, половых органах, желчном пузыре, а также почечная недостаточность могут привести к данному заболеванию.
Воспалительный процесс может протекать вяло, проявляясь нарушением аппетита и общего самочувствия, легкими диспепсическими симптомами. Больные отмечается вялость и неустойчиваость психики. Дети растут худыми, плохо развиваются.
При заражении лямблиями развитие клинической картины дуоденита может происходить стремительно. Внезапно, обычно после неправильного питания, человек испытывает сильные боли в животе, которые заставляют корчиться от страха. Обезболивающие средства не облегчают состояние. Лицо больного выглядит гиперемированным, на нем появляются капли пота.
Доуденит осложнения
Какие осложнения могут возникнуть при дуодените? Одним из серьезных последствий хронического дуоденита является гормональная недостаточность двенадцатиперстной кишки. Воспаление, поражая слизистую, приводит к гибели клеток, которые вырабатывают гормоны.
Симптомы недостаточности гормонов могут возникнуть при врожденной слабости эндокринной системы двенадцатиперстной кишки, гипоксии или хронических инфекционных заболеваниях. Дефицит гормонов ведет к нарушениям пищеварения, обмена углеводов и значительной потере или набору веса. У больных возникают заметные нервно-психические и сердечно-сосудистые заболевания.
У молодых женщин гормональная недостаточность двенадцатиперстной кишки может проявляться в предменструальный период. Возможны головные боли, тошнота, рвота, раздражительность и снижение работоспособности. Атаки резкой слабости могут длиться от одной до четырёх недель. Слабость сопровождается мурашками, сердечными болями, тошнотой и рвотой, чаще всего по утрам натощак.
Больные теряют свою трудоспособность, интерес к жизни и семье. У нескольких пациентов приступы слабости с тряской и болями в сердце, частое мочеиспускание могут возникать сразу после еды или через несколько часов, реже ночью.
Дуоденальная гормональная недостаточность при остром и хроническом дуодените, дуоденостазе проявляется диэнцефальным, демпинг, меньероподобным, гипогликемическим синдромами, приступами резкой слабости, головокружений, головных болей, тахикардии, похуданием, атрофией мышц, депрессией. Наблюдается нарушение функции других эндокринных органов, особенно инсулярного аппарата.
Гастродуоденит у детей
Среди всех заболеваний желудочно-кишечного тракта гастродуоденит часто встречается у детей. Страдают не только школьники и подростки, предпочитающие фастфуд полезным продуктам, но также и маленькие дети в возрасте 5-6 лет.
Широкое распространение этой болезни можно объяснить тем, что у детей органы ЖКТ ещё не окончательно сформированы, и их функционирование может нарушить даже незначительное отклонение от режима питания, инфекция или стресс. Любое нарушение способно спровоцировать воспалительный процесс, который без должного лечения приведет к тяжелым последствиям.
Также существуют эндогенные факторы риска: наследственность, болезни центральной нервной системы, иммунной системы, первичные заболевания ЖКТ, которые могут вызвать вторичный гастродуоденит.
Симптомы совпадают с проявлениями болезни у взрослых: основные жалобы на «голодные» боли, затихающие после еды, тошноту, нестабильный стул, потерю аппетита, общую слабость и утомляемость.
Для подтверждения диагноза проводят дополнительные исследования для исключения хронического панкреатита, холецистита и энтероколита – заболеваний с похожими симптомами.
Лечение необходимо начинать как можно быстрее, потому что гастродуоденит у детей негативно сказывается на всех системах организма и может повлечь за собой тяжелые последствия. Комплекс мероприятий по лечению гастродуоденита у детей включает не только медикаменты, но и строгую диету, соблюдение режима дня с полноценным сном и прогулками на свежем воздухе, исключение стрессов и психотерапию. Все лекарства подбирает только врач на основании проведённых обследований.
Чем и как лечат гастродуоденит
Схема лечения гастродуоденита составляется индивидуально с учётом причин, формы, стадии заболевания, а также сопутствующих диагнозов пациента. Обязателен комплексный подход к терапии, включая как минимум медикаментозное лечение и диету. Врач может также порекомендовать физиотерапию и методы борьбы с хроническим стрессом.
Часто медикаментозная терапия включает набор препаратов.
- Антибиотики используются для борьбы с бактериальной инфекцией, если положительная проба на Helicobacter pylori;
- Антисекреторные препараты снижают выделение соляной кислоты и назначаются при гастродуодените с нормальной и повышенной кислотностью;
- Антациды облегчают боль и изжогу при всех типах болезни;
- Гастропротекторы защищают слизистую и способствуют её восстановлению;
- Препараты висмута рекомендуются при атрофии слизистой, формируя защитную пленку на пораженных участках;
- Прокинетики помогают убрать наиболее выраженные симптомы болезни — рвоту, понос, тяжесть в животе и метеоризм;
- Спазмолитики рекомендуется использовать для снятия острого болевого синдрома.
Антисекреторные и антацидные препараты принимаются на продолжительном курсе до 8-10 недель, без прекращения лечения, даже когда обострение прошло. При легких формах гастродуоденита может быть достаточно единственного курса, при тяжелых – врач может назначить повторные курсы лечения. Другие препараты принимаются при возникновении симптомов.
Как долго придётся лечить гастродуоденит?
Острая стадия болезни лечится 2-3 недели, хронический гастродуоденит требует многолетнего наблюдения.
К лечению могут быть добавлены физиотерапия (например, электрофорез) и психотерапия, которые направлены на восстановление психоэмоционального состояния. Психотерапия показала высокую эффективность при лечении детей.
Но самое главное в лечении гастродуоденита – это изменение диеты и режима питания. Никакая терапия не поможет, если пациент не изменит свои пищевые привычки.
Опыт других людей
Анна, 32 года, врач по профессии: «На своем опыте я могу сказать, что проксимальная очаговая эритематозная дуоденопатия — это довольно редкое, но серьезное заболевание. В моем случае симптомы начались с периодических болей в области живота и проблем с пищеварением. После диагностики мне назначили специфическое лечение, включающее в себя диету и медикаменты. Благодаря этому подходу мне удалось улучшить свое состояние, и я снова начала чувствовать себя хорошо.»
Игорь, 45 лет, инженер: «Когда мне поставили диагноз проксимальной очаговой эритематозной дуоденопатии, я сначала сильно испугался. У меня были постоянные боли и ощущение дискомфорта в животе. Я попытался разобраться в этой болезни и понял, что важно следовать предписаниям врача. Я много читал о диетах и стал уделять больше внимания своему рациону. Постепенно симптомы стали утихать, и я понял, как важно следить за своим здоровьем.»
Екатерина, 28 лет, маркетолог: «Я столкнулась с проксимальной очаговой эритематозной дуоденопатией, когда готовилась к свадьбе. Поначалу решила, что это просто стресс, но с каждым днем становилось все хуже. После обследования врачи объяснили, что для этого состояния характерны определенные причины, и важно следить за питанием. Я начала придерживаться специальной диеты и осознала, как это влияет на мое общее самочувствие. Это был непростой период, но я стараюсь поддерживать здоровье и избегать триггеров.»
Вопросы по теме
Какова связь между проксимальной очаговой эритематозной дуоденопатией и другими заболеваниями ЖКТ?
Проксимальная очаговая эритематозная дуоденопатия может быть связана с различными заболеваниями желудочно-кишечного тракта, такими как гастрит, язвенная болезнь и даже целиакия. Важно отметить, что данное состояние может проявляться как сопутствующий симптом других патологий, поэтому при диагностике обязательно проводится комплексное обследование для выявления возможных причин и сопутствующих заболеваний.
Какую роль играет диета в терапии проксимальной очаговой эритематозной дуоденопатии?
Диета является важным аспектом лечения проксимальной очаговой эритематозной дуоденопатии. Рекомендуется избегать острых, кислых и жареных блюд, чтобы минимизировать раздражение слизистой оболочки кишечника. Включение в рацион мягкой, легко усваиваемой пищи может способствовать восстановлению и уменьшению симптомов. Индивидуальные рекомендации по диете зависят от состояния пациента, и их следует обсуждать с врачом или диетологом.
Могут ли стресс и эмоциональное состояние усугублять проксимальную очаговую эритематозную дуоденопатию?
Да, стресс и эмоциональное состояние могут оказывать значительное влияние на состояние желудочно-кишечного тракта. Хронический стресс может привести к изменению секреторной активности слизистой оболочки, что в свою очередь может усугубить симптоматику проксимальной очаговой эритематозной дуоденопатии. Пациентам рекомендуется применение методов релаксации и управления стрессом как дополнение к медикаментозному лечению и изменению диеты.