Опухоль яичника солидного неоднородного строения может указывать на различные патологии, включая доброкачественные и злокачественные процессы. Неоднородность структуры опухоли часто связана с наличием некрозов, кровоизлияний или кистозных изменений, что делает диагностику и прогноз более сложными.
Для точной оценки характера опухоли необходимо провести дополнительные исследования, такие как ультразвуковое исследование, КТ или МРТ, а также биопсию. Это позволит определить тип опухоли и разработать соответствующий план лечения, включая хирургическое вмешательство или химиотерапию, если это необходимо.
- Опухоль яичника представлена в виде солидного неоднородного образования.
- Часто имеет злокачественный характер и требует тщательной диагностики.
- Клинические проявления могут включать боли в области таза, диспепсические расстройства и изменения менструального цикла.
- Методы диагностики включают УЗИ, КТ, МРТ и маркеры опухолей.
- Лечение зависит от стадии заболевания и может включать хирургическое вмешательство, химиотерапию и радиотерапию.
Солидное образование в онкологии
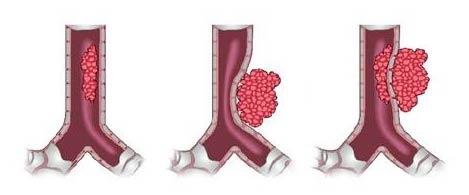
В области онкологии термин «солидное образование» (рак) является достаточно распространенным. Им обозначают опухолевое образование, возникающее из своих собственных клеток или из других клеток, и обладающее четкими формами и границами. Основная их черта заключается в четкой локализации, а также разделении на две группы: доброкачественные и злокачественные.
- Солидное образование (рак) представляет собой крайне опасное состояние, при котором шансы на полное выздоровление крайне малы; оно имеет твердую оболочку и наполнено тканью.
- В отличие от солидных образований, кистозные новообразования легче поддаются лечению, такие образования мягкие и могут как расти, так и уменьшаться.
- Кистозно-солидные образования служат промежуточным типом между ними. Они могут формироваться в любом органе, изменять размеры или оставаться постоянными, а также содержать как тканевую, так и жидкую составляющую.
Классификация солидных образований
Все солидные образования (онкология) классифицируются как доброкачественные или злокачественные.
Доброкачественная опухоль
Они развиваются медленно и могут уменьшаться самостоятельно без медицинского вмешательства. Метастазы отсутствуют.
Основная проблема, которую несет данное солидное образование (рак) – это сдавливание собой соседних органов или тканей.
Злокачественная опухоль
Состоит из активно делящихся клеток, которые изменили свою форму и структуру, и может достигать значительных размеров.
Явление проявляет себя крайне агрессивным образом, распространяет метастазы даже на самых ранних стадиях недуга.
При исследовании опухоли яичника солидного неоднородного строения необходимо учитывать ряд ключевых факторов. В первую очередь, такая опухоль может представлять собой как доброкачественное, так и злокачественное образование. Неоднородность ее структуры часто связана с различными изменениями внутри опухоли, такими как кистозные образования, кровоизлияния и некротические участки. Это требует детального визуального исследования, включая ультразвуковую диагностику и магнитно-резонансную томографию, что позволит лучше понять природу образования.
Важно также отметить, что разнообразие клеточного состава опухоли может свидетельствовать о агрессивности процесса. Солидные опухоли с выраженной неоднородностью могут быть более склонны к метастазированию, и это является критическим аспектом при определении дальнейшей тактики лечения. На основании результатов морфологического исследования можно сделать выводы о типе опухоли и о том, насколько она может быть опасна для пациента.
Каждый случай опухоли яичника требует индивидуального подхода, и я всегда стремлюсь к комплексному анализу клинической картины. Важно учитывать не только размеры и структуру самой опухоли, но и общее состояние здоровья пациентки, ее возраст и наличие сопутствующих заболеваний. Только так можно предложить оптимальные методы лечения, будь то хирургическое вмешательство, химиотерапия или наблюдение.
Опухоли яичников на УЗИ (лекция на Диагностере)
Статья находится в разработке.
Опухоли яичников при исследовании УЗИ
Современная классификация ВОЗ среди различных типов опухолей яичников разделяет их на доброкачественные, пограничные и злокачественные. Пограничные опухоли не обладают всеми характеристиками злокачественности, например, отсутствует инфильтративный рост.
?0% составляют эпителиальные опухоли; среди них 80% относятся к доброкачественным и пограничным. В зависимости от содержимого они классифицируются на муцинозные и серозные; серозные цистаденомы делятся на гладкостенные и папиллярные в зависимости от наличия перегородок и разрастаний.
Серозные цистаденомы содержат анэхогенную серозную жидкость. Серозные гладкостенные цистаденомы в 75% случаев умеют округлую форму, четкий внутренний контур; могут достигать боьших размеров, но обычно не превышают 15 см. В стенке определяются единичные сосуды с кровотоком средней резистентности; походит на фолликулярную кисту.
Главное отличие от фолликулярных кист в том, что они не исчезают и не уменьшаются при наблюдении на протяжении 8-12 недель. В 10% случаев опухоли присутствуют в обоих яичниках, иногда располагаются интралигаментарно. Асцит наблюдается редко. Эхографические признаки доброкачественности не гарантируют отсутствие злокачественности, особенно у пациенток в период менопаузы.
Серозные папиллярные цистаденомы отличаются множественностью камер и наличием сосочковых разрастаний — их можно обнаружить в 60% случаев внутри и в 40% снаружи. Папиллярные разрастания представляют собой эхопозитивные структуры различных размеров и эхогенности. Перегородки обычно единичные, тонкие и имеют вид линейных эхогенных струтктур.
В папиллярных структурах и перегородках часто зоны неоваскуляризации со средним уровнем резистентности кровотока. Двустороннее поражение яичников в 25%; подвижность образований часто снижена; нередко асцит. Относятся к пограничным опухолям — риск малигнизации 50%.
На эхограммах поверхностные папилломы могут представлять собой вегетации на яичнике, имеющие неправильную форму, со смазанными контурами и неоднородной внутренней структурой (с участками низкой и высокой эхогенности), находясь в непосредственной близости к здоровой ткани яичника.
Муцинозные опухоли содержат вязкую слизеобразную жидкость — муцин; на УЗИ содержимое преимущественно анэхогенное с множеством эхогенных линейных и точечных включений, типична многокамерность, содержимое некоторых камер может быть гипоэхогенным. Двусторонне поражение яичников, межсвязочное расположение редко; асцит нечасто.
К ним также применимо деление на гладкостенные и папиллярные. Они склонны к быстрому росту и могут достигать ультрамаргинальных размеров. При цветовой допплеровской контрастной (ЦДК) в некоторых перегородках и эхогенных включениях возможно наблюдение неоваскуляризации. При разрыве капсулы опухоли, например во время хирургического вмешательства, возникает миксома брюшной полости, почти всегда сопровождающаяся асцитом.
Миксома яичника является разновидностью муцинозных цистаденом. На УЗИ миксома проявляет подобные черты с материнским образованием, практически всегда вызывая асцит.
При папиллярной муцинозной цистаденоме имеются эхопозитивные включения овальной и неправильной формы различной локализации.
К редким видам эпителиальных опухолей относятся эндометроидные цистаденомы, опухоли Бреннера, светлоклеточные и смешанные эпителиальные опухоли.
Герминогенные опухоли — группа опухолей из зародышевы клеток яичников — тератомы и дисгерминомы. В репродуктивном периоде составляют 15% всех опухолей и тольео 3-5% из них злокачественные. В детстве и отрочестве герминогенные опухоли превалируют, злокачественные составляют 30%.
Тератомы подразделяются на зрелые (доброкачественные) и незрелые (злокачественные) в зависимости от степени дифференциации тканевых элементов. Соотношение зрелых и незрелых тератом составляет 100:1. Зрелые тератомы составляют около четверти всех доброкачественных опухолей яичников; наиболее распространенный вариант — это дермоидные кисты, как правило, односторонние, размером от 5 до 15 см, подвижные и обладающие длинной питающей ножкой. Значительный морфологический полиморфизм приводит к разнообразию эхокартин: 60% — округлой формы с достаточно ровными контурами, преимущественно гипоэхогенные с гиперэхогенными включениями; в 30% случаев присутствует акустическая тень, так как они содержат волосы, кости, ногти, зубы и другие дермальные производные; до 20% — полностью гиперэхогенные. Есть опухоли «невидимки» — среднеэхогенные с размытыми контурами, которые сливаются с окружающими тканями.
При ЦДК в зрелых тератомах можно наблюдать единичные зоны васкуляризации, индекс резистентности (RI) в норме.
Незрелые тератомы как и большинство злокачественных новооброзований имеют неправильную форму, бугристый контур, хаотичное внутреннее строение. На УЗИ — смешаннного строенияс неровным контуром. При ЦДК участки выраженной неоваскуляризации с низким показателем RI. Асцит практически не встречается.
Дисгерминомы могут быть доброкачественными, однако нередко бывают и злокачественными, являясь самой распространенной злокачественной опухолью в период беременности и у детей. На УЗИ они демонстрируют преимущественно эхопозитивную структуру с неровными контурами и характерной дольчатой структурой; множественные гипо- и гиперэхогенные участки представляют собой зоны дегенерации и петрификатов. Двусторонняя форма наблюдается в 10% случаев; быстрое увеличение в размерах и наличие больших размеров характерны для этих опухолей. При наличии смешанной структуры опухоли (с элементами хорионкарциномы) может наблюдаться высокий уровень хорионического гонадотропина человека (ХГЧ).
Опухоли стромы полового тяжа возникаю из клеток полового тяжа эмбриональных гонад, 10% всех опухолей яичников. к нм относят гормонально неактивные фибромы и гормонально активные тека-, гранулезо- и адренклеточные опухоли.
Фибромы всегда имеют одностороннюю локализацию; при двустороннем исследовании они плотные и почти каменистой консистенции, чаще встречаются у женщин в постменопаузе. На УЗИ они имеют округлую или овальную форму с четкими, ровными контурами; внутренняя эхогенность может быть средней или пониженной. В 30% случаев наблюдаются множественные эхонегативные участки, свидетельствующие о некрозах; возникает акустическая тень за пределами опухоли. Фибромы могут встречаться множественно.
При ЦДК в фибромах, как правило, сосуды не обнаруживаются, лишь в редких случаях могут проявляться единичные пиксели по периферии. Дифференциальная диагностика с субсерозными миомами возможно, когда не поврежден яичник. Хотя характер фибром доброкачественный, они могут вызывать синдром Мейгса — асцит, плевральный выпот и анемию. После удаления опухоли симптомы проходят. Гормональная активность не характерна для фибром.
Характерная особенность гормонопродуцирующих опухолей является выраженность клинической симптоматики при их относительно небольших размерах.
Гранулезоклеточные опухоли (фолликуломы) чаще обнаруживаются у женщин в возрасте от 40 до 60 лет. На УЗИ они выглядят как односторонние образования округлой формы с преобладанием эхопозитивного (солидного) внутреннего строения, иногда с дольчатым строением, а также эхонегативными участками, часто с признаками геморрагии и некроза.
Опухоль может иметь кистозные варианты и практически не отличаться от цистаденом яичников. Размеры опухоли редко превышают 10 см. Характерным является визуализация внутриопухолевого кровотока мозаичного типа (разнородного по скорости и направлению). Частота злокачественных вариантов гранулезоклеточных опухолей колеблется от 4 до 66%.
Хотя доброкачественное течение наблюдается достаточно часто, гиперэстрогенезация, вызванная этими опухолями, является фактором риска для развития гиперпластических процессов в эндометрии. С учетом высокой вероятности патологических изменений в эндометрии рекомендуется проводить тщательное обследование; Возможны признаки синдрома Мейгса: асцит, плевральный выпот.
Текаклеточные опухоли (текомы) обычно имеют одностороннюю локализацию и часто обладают солидным, слегка дистрофичным строением, схожим с фибромой. Эхографически структура текаклеточных опухолей может также быть похожа на фолликуломы яичников. Обычно размер опухолей составляет менее 10 см.
Текаклеточные опухоли встречаются в три раза реже, чем гранулезоклеточные. Характерным является визуализация центрального внутриопухолевого кровотока мозаичного типа. Дополнительно могут определяться признаки синдрома Мейгса6 асцит, плевральный выпо. В большинстве случаев опухоли характеризуются отчетливой симптоматикой гиперэстрогенизации, и поэтому обследование матки помогает выявить опухоль, так как избыточный уровень эстрогенов вызывает изменения в эндометрии.
Адреноклеточные опухоли (андробластомы) внешне похожи на гранулезоклеточные и текаклеточные опухоли — с преобладанием эхопозитивного строения и множественными гиперэхогенными участками, а также гипоэхогенными включениями. Внутриопухолевое кровотечение Визуализируется. Эти опухоли медленно растут и, как правило, имеют доброкачественное течение.
В большинстве случаев величина опухоли не превышает 5 см в диаметре. Злокачественные варианты имеют место примерно у четверти больных. Опухольв большинстве случаев имеет вирилизирующие свойства, приводящих к дефеминизации больных. Средний возраст больных составляет 25-35 лет. Достаточно часто встречается двустороннее поражение яичников.
Андробластомы составляют 1,5-2% среди всех новообразований яичников.
Злокачественные опухоли яичников
В структуресмертности женщин от злокачественных новообразований внутренних гениталий рак яичников занимает 50%. Серозные, муцинозные, эндометроидные цистаденокарциномы. злокачественные цистаденофибромы и другие злокачественные варианты эпителиальных опухолей очень похожи друг на друга и чаще имеют смешанное строение.
Содержимое раковых опухолей зачастую имеет необычный характер. Чем более аномальным оно выглядит, тем выше вероятность злокачественного характера. Бугристые, неровные и нечеткие контуры также указывают на возможную злокачественность.
Присутствие в преимущественно анэхогенных образованиях эхогенных структур и включений (папиллярные разрастания) характерно для 80% злокачественных опухолей и только для 15% доюрокачественных. Перегородки не являются дифференциальным признаком, но если много и некоторые с участками утолщения и васкуляризации, то наличие злокачественного процесса вероятно. Вовлечение соседних органов, свободная жидкость в малом тазу и брюшной полости неблагоприятный фактор. При ЦДК в абсолютном большинстве случаев внутри злокачественных опухолей выявляют многочисленные зоны неоваскуляризации с хаотично разбросанными сосудами (RI15 см/сек).
Асцит является характерным признаком рака яичников. При раковом асците контуры петель тонкого кишечника имеют вид «атомного гриба» из-за вовлечения брыжеечных лимфоузлов. В случае доброкачественных процессов кишечные петли остаются свободно плавающими. При злокачественных асцитах на фоне свободной жидкости можно наблюдать рассеянные по брюшной полости метастатические узелки различных размеров.
Метастатические опухоли на УЗИ
В яичники могут метастазировать опухоли различных локализация и гистологической структуры — раки, саркомы, гипернефромы, меланомы и др. Первое место занимают метастазы рака молочной железы (около 50%), затем метастазы из ЖКТ (около 30%) и гениталий (около 20%).
Метастатические опухоли обычно характеризуются двусторонним поражением яичников и часто имеют овальную форму, схожую с контурами яичника, и напоминают увеличенные яички. При небольших размерах их внутреннее строение преимущественно характеризуется низкой и средней эхогенностью без фолликулярного аппарата. С увеличением размеров опухоли контуры становятся бугристыми, внутреннее строение неравномерным — с преобладанием эхопозитивных областей и множественными эхонегативными включениями. Метастатические опухоли, как правило, не изменяют размер яичников, но могут достигать крупных размеров — до 30-40 см. В 70% случаев наблюдается асцит.
Профилактика доброкачественных опухолей яичников
Профилактика доброкачественных опухолей яичников практически невозможно. Только регулярные гинекологические осмотры и УЗИ могут своевременно выявить крупные новообразования в гонадах. Важно следить за изменениями менструального цикла, отметать болезненные или дискомфортные проявления и незамедлительно обращаться к гинекологу при любых отклонениях от нормы.
Причины развития доброкачественных опухолей яичников
Остро стоящий вопрос об этиологии и патогенезе доброкачественных опухолей яичников остается спорным и до конца не определённым. Выдвигается несколько теорий по данному вопросу, где гормональные расстройства стоят на первом месте, роль вирусных инфекций и генетической предрасположенности также не оспаривается:
- избыточная продукция эстрогена (гиперэстрогения), сбой в гормональной системе;
- остатки эмбриональных и других тканей после развития яичников;
- наследственная предрасположенность по материнской линии;
- негативные воздействия экологии и социума также следует учитывать.
Существует мнение, что доброкачественные опухоли половой ткани и герминогенные опухоли могут возникать из-за нарушений, происходивших в эмбриональный период, что объясняет возрастные пики заболеваний яичников, наблюдаемые в период полового созревания и предменопаузы.
Выявленные факторы, способствующие образованию доброкачественных опухолей в половых железах, включают:
Нейроэндокринные нарушения, дисфункция щитовидной железы и ожирение достоверно не ассоциированы с развитием опухолей яичников и доказательной базы не имеют.
Симптомы доброкачественных опухолей яичников
Опухоли, формирующиеся в половых железах, как правило, растут в сторону брюшной полости, за счёт связок яичников, воронок-тазовой связки и части широкой маточной связки, иногда при этом вовлекая в процесс и соседние органы, такие как маточные трубы. Если у доброкачественной опухоли есть длинная ножка, это влечёт за собой высокий риск её перекручивания, что может привести к возникновению «острого живота», а дальнейшее сжатие сосудов из-за перекрута может вызвать ишемию и некроз. Кроме того, опухоль может треснуть или разорваться, что приведёт к образованию спаек и распространению содержимого опухоли в брюшную полость.

Иногда опухоли растут внутрь, раздвинув листки широких связок, часто смещая и сдавливая мочеточники (чаще в подростковом возрасте). Также нередко возникает нагноение содержимого или стенки опухоли при совмещении с вторичной инфекцией. Такой гнойник может сформировать свищ, прорвавшись в мочевой пузырь или прямую кишку.
Симптоматика доброкачественной опухоли яичника включает проявления, характерные для большинства таких образований:
- постоянные или периодические тянущие боли в нижней части живота, иногда отдающие в область подреберья или подложечной зоны, а при перекруте, кровоизлиянии или разрыве опухолевой капсулы — резкие, острые боли;
- затруднения с мочеиспусканием и повышенное газообразование, в зависимости от места локализации опухоли;
- увеличение объема живота;
- ощущение тяжести и затвердения в области живота;
- невозможность забеременеть;
- общая дезориентация и слабость;
- синдром Мейгса;
- потеря веса;
- гипотрофия молочных желез и клитора;
- снижение сексуального влечения;
- изменения в тембре голоса;
- выпадение волос;
- неправильный цикл менструации.
Диагностика доброкачественных опухолей яичников
На начальных стадиях развития всех разнообразных типов доброкачественных опухолей яичников клиническая картина их выражается недостаточностью или полным отсутствием симптомов. Диагностика включает следующий мероприятия:
- сбор подробного анамнеза пациентки;
- гинекологическое обследование, в начале заболевания может быть недостаточно информативным, однако в дальнейшем позволяет определить локализацию, размеры, консистенцию, подвижность и болезненность, а также характеристику поверхности опухоли и её связь с органами малого таза;
- ректовагинальное пальпирование поможет предотвратить прорастание опухоли яичников в соседние органы;
- УЗИ органов малого таза — основной и обязательный метод, предоставляющий информацию о размерах, формах, структуре и местоположении опухоли;
- трансвагинальная эхография предоставляет более точные данные о природе (доброкачественная или злокачественная) опухоли, основываясь на специальной шкале;
- операция по удалению матки с придатками (особенно в случае миомы матки) в пред- и постклимактерическом периоде;
- использование маркеров антигена CA 125 и секреторного белка HE4 поможет оценить природу опухоли яичников, хотя они могут показывать повышенные уровни даже при доброкачественных образованиях;
- гастроскопия, цистоскопия, экскреторная урография, ирригоскопия, колоноскопия и ректороманоскопия — дополнительные методы для разграничения от вторичных опухолей;
- лапароскопия, как метод диагностики, предлагающий абсолютную точность: если образование доброкачественное, то оно удаляется, а в ином случае осуществляется лапаротомия;
- крупное новообразование, выявленное до начала первого менструального цикла (менархе) или в постменопаузе, чаще является истинной опухолью и требует дополнительных исследований или операции.
Во время диагностики отличают ретенционные кисты яичников (которые могут исчезнуть за 1-3 менструальных цикла или после применения КОК) от настойных опухолей.
Лечение доброкачественных опухолей яичников
Основным методом лечения доброкачественных опухолей яичников остаётся хирургическое вмешательство. Эти опухоли имеют отличия от злокачественных, поскольку не распространяются за пределы яичников, что играет важную роль для успешности хирургического лечения. Объём оперативного вмешательства зависит от:
- возраста пациентки;
- репродуктивного статуса женщины;
- гистологического типа опухоли.
Когда диагностирована доброкачественная опухоль яичника, лечение заключается в ряде хирургических методов, планово или экстренно (при осложнениях) способных радикально решить проблему, избежать рецидивов и сохранить высокое качество жизни пациенток:
- аднексэктомия (овариэктомия) — удаление поражённого яичника;
- клиновидная резекция яичника (сохранение органов) с экстренной гистологической диагностикой и осмотром другого яичника для женщин в репродуктивном возрасте (при этом важно учитывать, что удаление яичника вместе с опухолью может увеличить риск бесплодия);
- пангистерэктомия (проводится лапароскопически или вагинально) в предменопаузальном периоде для случаев двухстороннего доброкачественного опухолевого процесса или при подозрении на малигнизацию.
Эта статья предназначена исключительно для общего ознакомления и не может служить научным материалом или медицинским советом. За медицинской помощью обращайтесь к квалифицированному специалисту.
Химиотерапия при раке
Для лечения рака разработано большое количество химиотерапевтических препаратов. По оказываемому эффекту их разделяют на цитостатические и цитотоксические препараты. Цитостатики нарушают процессы размножения раковых клеток, что в конечном итоге приводит к их гибели. Цитотоксические препараты направлены на непосредственное уничтожение клеток. Химиотерапия при раке предполагает несколько курсов лечения, которые чередуются с перерывами. Это связано с двумя моментами:
- Раковые клетки имеют жизненный цикл, который состоит из активной фазы и фазы покоя. Химиотерапия эффективно действует только на активные клетки.
- Химиотерапия наносит токсический эффект на организм, что требует времени для его восстановления.
Химиотерапия при солидном раке применяется в рамках комплексного лечения в сочетании с хирургическим вмешательством или радиотерапией. Её главная цель — системное воздействие, что позволяет уничтожить как оставшиеся злокачественные клетки в первичном очаге после удаления опухоли, так и метастатические образования.
Иммунотерапия
Иммунотерапия является одним из новых методов лечения солидного рака. Суть метода заключается в коррекции противоопухолевого иммунного ответа, что позволит организму уничтожить рак с помощью собственных ресурсов. Вторым направлением иммунотерапии является работа с самой опухолью, которая вырабатывает определенные вещества, делающие ее незаметной для иммунной системы. Если рак демаскировать, иммунитет его уничтожит.
Солидный рак, как правило, отличается выраженной агрессивностью и, в большинстве случаев, метастазированием. Если лечение не будет проведено, первичная опухоль продолжит расти, охватывая новое место и нарушая работу затронутых органов. Это может вызывать разнообразные осложнения, включая кровотечения, развитие кишечной непроходимости, проблемы с дыханием, болевые синдромы и неврологические расстройства.
С увеличением объёма опухоли рак начинает оказывать системное влияние на организм, что приводит к истощению и общей слабости. Без надлежащего лечения может наступить летальный исход.
Стромальные опухоли яичников
— Рак (карцинома) развивается из эпителия. Этот вид опухолей составляет 85-90% всех злокачественных новообразований яичника. Рак яичников чаще развивается у женщин старше 50 лет.
— Герминоклеточные опухоли образуются из эмбриональных предшественников половых клеток и в зрелом возрасте встречаются крайне редко.
— Стромальные опухоли яичников происходят из клеток стромы («поддерживающих» клеток яичника). Эти клетки вырабатывают половые гормоны – эстроген, прогестерон и андрогены. Стромальные опухоли обычно производят избыточное количество этих гормонов.
Стромальные опухоли яичников обладают низкой злокачественностью и характеризуются медленным ростом и распространением. Они составляют около 7% среди всех злокачественных опухолей яичников и чаще всего развиваются у женщин младше 40 лет, иногда их диагностика возможно у подростков и молодых девушек.
— Гранулёзоклеточная опухоль составляет 90% всех стромальных опухолей яичников и чаще всего возникает у женщин в репродуктивном возрасте. Различают гранулёзоклеточную опухоль взрослого типа, более типичную для женщин в менопаузе, и ювенильную гранулёзоклеточную опухоль, наблюдаемую у детей и подростков.
— Опухоли из клеток Сертоли (также известные как андробластомы, опухоли Сертоли-Лейдига) могут состоять только из клеток Сертоли или из клеток Сертоли и клеток Лейдига. Первые чаще выявляются у молодых женщин, вторые у подростков, причём эти опухоли продуцируют большое количество мужских половых гормонов (андрогенов), что приводит к огрубению голоса и избыточному оволосению.
— Опухоли, образованные из стромы полового тяжа с аннулярными трубочками, являются редкими. Эти опухоли делятся на два подтипа: один из них связан с синдромом Пейтца-Егерса, обычно отличаясь доброкачественным поведением и обнаруживаясь в обоих яичниках. Второй подтип не ассоциируется с синдромом Пейтца-Егерса и как правило растёт быстрее, достигая больших размеров и чаще является злокачественным.
— Гинандробластомы — обычно крупные опухоли, сочетающие в себе компоненты гранулёзы и клетки Сертоли. Это очень редкий вид опухолей, гинандробластомы составляют менее 1% от всех стромальных опухолей яичников. Чаще их обнаруживают у женщин от 20 до 50 лет.
— Стероидноклеточные опухоли очень редки, составляя менее 0,1% всех опухолей яичников. Они подразделяются на три типа в зависимости от их гистологической структуры: доброкачественные стромальная лютеома и опухоль из клеток Лейдига, а также злокачественная неспецифицированная стероидноклеточная опухоль.
Симптоматика стромальных опухолей яичников может совпадать с признаками других типов новообразований в данной области: аномальные менструальные кровотечения, обнаруживаемые при пальпации образования в животе, учащенное мочеиспускание, запоры, изменения в аппетите, тошнота, жжение в области желудка, общая слабость, дискомфорт в животе, а также боли в ногах, спине и тазу; иногда возникает болезненность во время половой близости.
Кроме того, признаками, характерными именно для стромальных опухолей яичников, являются преждевременное половое созревание, напряженность и увеличение молочных желез, нерегулярные менструации, кровотечения после менопаузы, появление мужских вторичных половых признаков (избыточное оволосение лица и тела, огрубение голоса, облысение по мужскому типу, увеличение клитора).
Диагностика стромальных опухолей яичников выполняется по аналогии с обследованием на рак яичников.
Считается, что прогноз при данном виде новообразований более благоприятный, чем при раке. Поэтому иногда (при I стадии опухоли при условии, что ее размер менее 10 см) лечение включает в себя только операцию. Во всех остальных случаях проводится химиотерапия , а в отдельных случаях и лучевая терапия.
Характеристика новообразований
Характерные черты доброкачественных образований яичников:
- Цистаденомы являются однокамерными образованиями с тонкими стенками, их размер варьируется от 5 до 20 см, внутри находится желтоватый экссудат.
- Кистозные тератомы достигают 10 см в диаметре и заполнены тканевыми частями организма.
Доброкачественные солидные образования яичников формируются из соединительной ткани и имеют плотную, подвижную и неровную структуру, часто развиваясь в период климакса.
Особенности злокачественных новообразований:
- Муцинозные и серозные цистаденокарциномы. На томограммах выявляются четко очерченные солидные участки, что отличает их от доброкачественных структур.
- Сосочковые разрастания и участки омертвевших тканей могут сигнализировать о наличии онкологического процесса. Если явных признаков рака не наблюдается, диагноз подтверждается или опровергается на основе гистологического исследования материала.
Дифференциальная диагностика

Особенности опухолей:
- При гинекологическом осмотре могут быть обнаружены плотные опухолевидные включения, которые иногда обозначаются как недифференцированные аденокарциномы.
- Опухоли яичников, вырабатывающие женские и мужские половые гормоны (андробластома), могут быть доброкачественными или с низкой степенью злокачественности.
- Метастатические аденокарциномы часто являются злокачественными солидными образованиями.
- Если у пациентки выявляют асцит, гидроторакс и доброкачественную фиброматозу, это условие обозначается как «Синдром Мейгса», который встречается довольно редко.
При сохранении целостности яичника, образования не проявляют себя до увеличения живота по причине асцита. Иногда на фоне изменения размеров маточных придатков, возникают сбои цикла и ощущения давления в тазовой области, что обусловлено вовлечением в патологический процесс мочевого пузыря и прямой кишки.
Истинные доброкачественные солидные опухоли яичников (например, тератомы доброкачественного типа и др.) не исчезают самостоятельно. Ученые до сих пор не пришли к единому мнению о том, могут ли они предшествовать онкологическим образованиям. По этой причине врач должен уделять пристальное внимание опухолям придатков.
Опухоль яичника у женщин: лечение
Существует несколько основных подходов к лечению, выбор которых зависит от типа и размера образования.
Хирургическое удаление опухоли яичника
Операция рекомендуется, когда новообразование достигает размера более 6 см. Хирургическое вмешательство также рекомендуется при обнаружении злокачественной формы.
Объем хирургического вмешательства определяется характером образования – доброкачественного или злокачественного. Раковые формирования удаляются через экстирпацию матки и придатков, при этом рекомендуется применять лапаротомический доступ.
Доброкачественные уплотнения удаляются с помощью лапароскопии. Необходимость вмешательства определяется результатами гистологической диагностики.
При доброкачественных новообразованиях у женщин репродуктивного возраста объем операций минимален с целью сохранения фертильности. В случае перекручивания ножки кисты операция осуществляется экстренно.
Медикаментозное лечение
Консервативное лечение допустимо для кист, связанных с гормональными нарушениями. Функциональные и лютеиновые кисты требуют наблюдения. Если они не уменьшаются в размерах, может потребоваться хирургическое вмешательство. При необходимости операцию можно дополнить гормонотерапией (для эндометриоидных новообразований).
После операций по удалению доброкачественных и злокачественных новообразований обязательно проводится консервативное антибактериальное лечение. Медикаментозное лечение (химиотерапия) проводится после операций по удалению злокачественных уплотнений.
Лечение опухоли яичника народными средствами
Применение народных средств не дает желаемых результатов в лечении доброкачественных и злокачественных опухолей. Некоторые травы способны увеличить рост новообразований из-за их гормонального воздействия. По этой причине народные методы могут использоваться лишь после врачебной консультации в качестве вспомогательной и профилактической терапии. В комплексном лечении могут применяться боровая матка, красная щетка и тысячелистник.
Осложнения опухолей яичников
Отсутствие лечения может привести к серьезным осложнениям. Некоторые типы доброкачественных опухолей со временем могут превратиться в злокачественные. Большие образования могут вызывать проблемы с мочеиспусканием, метеоризмом, запорами из-за сдавления мочевого пузыря и кишечника.
Во время половой активности или при интенсивных физических нагрузках есть риск перекрута ножки, что может спровоцировать внутреннее кровотечение. В подобных случаях необходимо незамедлительное хирургическое вмешательство.
Эндометриоидная киста
Эндометриоидная киста может существовать как в изолированном виде, так и в сочетании с обширным эндометриозом малого таза, который может быть не виден на УЗИ. Средний диаметр эндометриоидных кист составляет 5 см, с характерным кровянистым содержимым, из-за чего она получила название «шоколадной кисты».
Эндометриоидные кисты часто бывают двусторонними. При УЗИ выявляют утолщенную однокамерную кисту с наличием однородного эхопозитивного внутреннего содержимого и среднего уровня звукопроводимости.
Если из-за обширного эндометриоза будет наблюдаться облитерация дугласова пространства, матка может наклоняться назад из-за спаечного процесса.

Встречается в любом возрасте. Хотя это редкая доброкачественная опухоль, ее легко можно спутать с лейомиомой, поскольку она визуализируется в виде плотного однородного птоэхогенного образования придатков. В отдельных случаях в ней могут наблюдаться анэхогенные образования. Хотя эта опухоль доброкачественная, она может сопровождаться снижением массы тела, асцитом и гидротораксом.
Женщина 41 года обратилась с жалобами на менорагию. При влагалищном обследовании было обнаружено объемное образование в правых придатках. Трансвагинальное УЗИ не выявило изменений в матке и левом яичнике. В правом яичнике выявлено однокамерное образование размером 7 х 8 х 6 см с солидными участками, проникающими в его полость. Выполнена лапаротомия, в ходе которой сделаны замороженные срезы, по результатам которых установлено доброкачественное образование с признаками зрелой кистозной тератомы.
После обсуждения результатов с пациенткой, учитывая ее возраст и клинические проявления, проведена полная абдоминальная экстирпация матки и двусторонняя сальпингоофорэктомия.
Образования появляются в результате спаечного процесса в малом тазу, в котором скапливается жидкость.
Спайки могут затрагивать яичник. Процесс может быть асимптомным или сопровождаться болями у пациентки. При УЗИ можно наблюдать неопределенные многокамерные образования различного размера.
Попытайтесь выполнить гинекологическое УЗИ для себя немного легче — продумайте дифференциальную диагностику кистозных образований или плотного образования.
Некоторые заболевания имеют схожую эхографическую картину. Не стоит усложнять себе задачу на влагалищном УЗИ — опишите изменения, а не пытайтесь установить точный диагноз. Выявленные изменения можно рассматривать как уклонение или соответствие определенному диагнозу.
Ультразвуковая картина показывает солидное образование размером 9,5 X 9,6 х 10 см с центральным эхонегативным участком, что характерно для дегенеративных изменений. Гистологическое исследование подтвердило наличие доброкачественной фибромы с центральной геморрагической дегенерацией.
Вопросы по теме
Какую роль играет опухоль яичника в репродуктивной функции женщины?
Опухоль яичника, особенно солидного неоднородного строения, может оказывать значительное влияние на репродуктивную функцию женщины. В зависимости от характера и стадии заболевания, опухоль может нарушать нормальный гормональный баланс, что может приводить к нарушению менструального цикла, бесплодию или другим гормональным расстройствам. Некоторые опухоли могут также продуцировать гормоны, что может вызывать аномальные изменения в организме. Поэтому важно проводить диагностику и лечение своевременно, чтобы минимизировать их влияние на здоровье женщины.
Каковы методы диагностики опухоль яичника солидного неоднородного строения?
Диагностика опухолевых образований яичников включает несколько методов. На начальном этапе используются ультразвуковое исследование и клинические анализы. УЗИ позволяет визуализировать структуру и размеры опухоли, а также определить ее характер. Следующим шагом может быть компьютерная или магнитно-резонансная томография, которые дают более полное представление о соседних органах и возможных метастазах. В некоторых случаях может потребоваться лапароскопия – хирургический метод, позволяющий взять образцы ткани для гистологического анализа. Все эти методы помогают врачам точнее установить диагноз и определить дальнейшие шаги в лечении.
К какому врачу следует обратиться при подозрении на опухоль яичника?
При подозрении на опухоль яичника рекомендуется в первую очередь обратиться к гинекологу. Этот специалист сможет провести первичную диагностику, включающую физикальное обследование и направление на УЗИ. Если диагноз будет подтвержден, врач направит пациентку к онкологу или онкогинекологу для дальнейшего обследования и выбора схемы лечения. Важно не откладывать визит к врачу, так как раннее обнаружение опухоли значительно повышает шансы на успешное лечение.